Холера — острая кишечная инфекция, сопровождающаяся поражением желудочно-кишечного тракта, интоксикацией, нарушением водно-солевого обмена, обезвоживанием и расстройством сердечно-сосудистой деятельности. Холера относится к группе особо опасных инфекций.
Возбудитель холеры (Vibrio cholerae asiaticae) был открыт Робертом Кохом во время эпидемии холеры в Египте в 1883 г. В 1906 г. Готшлих выделил вибрион Эль-Тор, сходный с вибрионом Коха. Этиологическую роль его при холере долгое время подвергали сомнению, и лишь в 1962 г. по решению XV Ассамблеи ВОЗ вибрион Эль-Тор был также признан возбудителем холеры.
Холерные вибрионы относятся к роду Vibrio семейства Vibrionaceae. Помимо холерных, этот род включает большое количество вибрионов, широко распространенных в природе. Они встречаются в воде рек, кишечнике человека, теплокровных и холоднокровных животных, близки к холерному вибриону по ряду морфологических, культуральных и биохимических свойств. Некоторые из них способны вызывать различные патологические процессы. Особое место занимают так называемые НАГ-вибрионы (неагглютинирующиеся), являющиеся причиной холероподобных и диарейных заболеваний человека. Вопрос об определении их систематического положения остается открытым. Существует мнение, что они могут трансформироваться в холерные вибрионы — классический и Эль-Тор.
Морфология и биологические свойства. Холерный вибрион представляет собой грамотрицательную слегка изогнутую палочку размером в среднем 0,3x3 мкм, с одним жгутиком на конце благодаря которому он отличается большой подвижностью. Характеризуется значительным полиморфизмом: может иметь форму нитей, кокков, палочек. В исследуемом материале, вибрионы часто располагаются в виде стайки рыб.
Холерный вибрион нетребователен к питательным средам, щелочелюбив, оптимальный рН 7,6—8,0, однако хороший рост отмечается и при рН 9,2. Строгий аэроб. Растет при температуре от 16 до 40°С (оптимум 37°С). В щелочных средах быстро размножается, опережая рост других микробов. На 1% пептонной воде уже через 6— 8 ч отмечается обильный рост в виде нежной голубовато-серой пленки; остальная часть среды лишь слегка диффузно мутнеет. На чашках со щелочным агаром через 10—12 ч вырастают гладкие, плоские, полупрозрачные, колонии с голубоватым оттенком.
Холерные вибрионы обладают широким спектром биохимической активности в отличие от других вибрионов, которые менее активны (см. табл. 8). Благодаря наличию протеолитических ферментов они образуют индол. При посеве в столбик мясо-пептонного желатина через 48 ч наблюдается воронкообразное разжижение среды по ходу укола. Расщепляют до кислоты ряд углеводов, в том числе маннозу, сахарозу, не ферментируют арабинозу, их относят к I группе Хейберга (табл. 7), что помогает дифференцировать их от других вибрионов. Для дифференциации биотипов холерных вибрионов используют способность вибриона Эль-Тор расти на среде с антибиотиком полимиксином и вызывать гемагглютинацию куриных эритроцитов, отсутствую, дую у классического биотипа холерного вибриона (табл. 8).

Токсинообразование. Длительное время после открытия возбудителя считали, что холерный вибрион содержит эндотоксин, обусловливающий основные клинические проявления болезни. Лишь в последние годы получены новые сведения о природе токсинов холерного вибриона. Установлено, что он образует три типа токсинов:
1) токсин I типа представляет собой белковое вещество с полисахаридным компонентом, термостабилен, освобождается при разрушении клетки. Он получил название фактора, летального для мышей и куриных эмбрионов;
2) токсин II типа состоит из двух фракций.
Первая — холероген; инъекция его кроликам сопровождается развитием у них холероподобного синдрома.
Вторая фракция — цитотоксин — оказывает цитопатическое действие на культуры тканей;
3) токсин ІП типа выделяется из микробной клетки во внешнюю среду, термостабилен. Подавляет активный транспорт натрия через эпителий кишечника. Основная роль в патогенезе инфекции принадлежит холерогенной субстанции.
Холерный бактериофаг. Холерный фаг впервые описан в 1918 г. д'Эреллем. Известно несколько холерных фагов. Мукерджи разделил их на 4 группы. Однако фаготиды непостоянны и могут изменяться. В настоящее время для дифференциации классического холерного вибриона от биотипа Эль-Тор используют монофаги: IV тип Мукерджи (фаг С), который лизирует классический биотип, и фаг Эль-Тор 2, вызывающий лизис биотипа Эль-Тор.
Устойчивость. Выживаемость холерного вибриона во внешней среде невелика. Он быстро погибает при высушивании и действии света. При нагревании до 60°С погибает через 5 мин, а при кипячении — мгновенно. Низкие температуры этот микроб переносит довольно хорошо, во льду сохраняется в течение нескольких дней. При значительной резистентности к щелочной среде и к довольно высокой концентрации соли вибрион очень чувствителен к растворам кислот даже весьма слабой концентрации. Так, в растворе хлористоводородной и серной кислот 1:10000 холерный вибрион погибает в течение нескольких секунд. Дезинфицирующие вещества (3—5% карболовая кислота, хлорамин, сулема 1 :1000) убивают его в течение нескольких минут.
В пищевых продуктах, воде, почве, испражнениях холерный вибрион живет от нескольких суток до нескольких недель. По сравнению с классическим биотипом холерного вибриона биотип Эль-Тор более устойчив к действию различных внешних факторов.
Антигенная структура. Вибрионы содержат термолабильный Н-жгутиковый и термостабильный О-соматический антигены. Н-антиген у всех вибрионов общий. По О-антигену вибрионы разделены на 6 подгрупп (от I до VI). Вибрионы холерный классический и биотип Эль-Тор относятся к О—I подгруппе. В зависимости от содержания в холерных вибрионах тех или иных специфических компонентов О-антигена различают серологические типы Огава, Инаба и Гикошима (Огава содержит А- и В-компоненты, Инаба — А- и С-, промежуточный Гикошима— А-, В- и С-компоненты). Способность холерных вибрионов агглютинироваться О—I холернрй сывороткой и типоспецифическими сыворотками Огава или Инаба является основным тестом, помогающим дифференцировать их от других вибрионов.
Патогенность. Оба биотипа холерного вибриона патогенны только для человека. В естественных условиях животные не болеют холерой. Экспериментально удается заразить морских свинок, кроликов-сосунков, котят, обезьян введением культуры холерного вибриона в желудок с предварительной нейтрализацией желудочного сока раствором бикарбоната натрия. Однако клиническая картина болезни у них иная, чем у человека. Животные погибают в течение нескольких дней при явлениях энтерита.
Патогенез и клиника. Источник инфекции — больной человек и вибриононосители, выделяющие огромное количество вибрионов в окружающую среду. Заражение происходит при употреблении инфицированных холерным вибрионом воды и пищи, а также через загрязненные руки и предметы обихода. Кислая реакция желудочного сока губительна для возбудителя. Поэтому для дальнейшего развития инфекции играют роль кислотность желудочного сока в момент инфицирования и характер пищи, с которой вибрион попадает в желудок. Наличие ахилии, гипо- и анацидные гастриты, отсутствие кислоты натощак способствуют более легкому проникновению возбудителя в кишечник и развитию заболевания. Попав в тонкий кишечник, вибрионы интенсивно размножаются благодаря щелочной реакции среды и высокому содержанию основного продукта расщепления белков — пептона. Быстроту их размножения в тонком кишечнике сравнивают с ростом на щелочной пептонной воде.
Инкубационный период короткий: от нескольких часов до 5 сут. В течение его больные уже могут выделять возбудителя во внешнюю среду с испражнениями. Холерные вибрионы локализуются в поверхностных слоях слизистой оболочки тонкого кишечника и его просвете, где накапливается огромное количество микроорганизмов и токсических субстанций, образующихся в процессе роста и разрушения вибрионов. Общее действие холерных токсинов состоит в поражении центральной и вегетативной нервной системы и ряда паренхиматозных органов. Вместе с тем эти токсины оказывают прямое действие на эпителиальные клетки кишечника, проявляющееся резкой гиперемией, отеком слизистой оболочки, а затем некротизацией эпителиальных клеток. При этом нарушаются секреторная и всасывающая функции кишечника, ускоряется выделение воды и ионов калия из тканей в просвет кишки, что проявляется в виде профузного поноса.
В клинической картине различают три стадии. Первая стадия (холерный энтерит) характеризуется частым и обильным стулом, который приобретает вид жидкого рисового отвара. Во второй стадии (гастроэнтерит) к поносу присоединяется рвота.
Рвотные массы и испражнения содержат большое количество холерных вибрионов. Частые приступы рвоты и понос приводят к потере больным в течение 1 72—2 сут до 40 л жидкости, вместе с которой выводится большое количество белка и солей.
Это ведет к резким сдвигам в водном и солевом балансе организма. Общее состояние прогрессивно ухудшается. Развивается третья стадия (алгидная): температура тела снижается, ткани вследствие обезвоживания теряют эластичность, кожа становится серо-синюшного оттенка, глаза западают, пульс и дыхание слабые, учащенные. При отсутствии лечения болезнь заканчивается смертью примерно в 60% случаев. Кроме типичной клинической картины холеры, встречаются различные формы заболевания, начиная с бессимптомных и кончая, в редких случаях, тяжелой формой «сухой» холеры, когда больной может умереть через несколько часов при явлениях тяжелой интоксикации. Заболевания, вызываемые вибрионом Эль-Тор, протекают значительно легче.
Иммунитет. Перенесенное заболевание оставляет стойкий иммунитет, который носит характер антитоксического и антимикробного.
Микробиологическая диагностика. Микробиологический диагноз при холере имеет огромное значение и должен быть проведен в кратчайшие сроки. Цели исследования— подтверждение диагноза болезни, выявление вибриононосителей, обнаружение холерного вибриона во внешней среде для своевременной организации санитар- но-противоэпидемических мероприятий. В зависимости от этого в лабораторию направляют для микробиологического исследования испражнения и рвотные массы больного, кусочки органов трупа, воду, пищевые продукты, предметы обихода больного.
Взятие материала, его доставка в лабораторию и работа с ним должны осуществляться с соблюдением всех мер, обеспечивающих безопасность лиц, производящих эту работу, согласно Инструктивно-методическим указаниям по профилактике, лабораторной диагностике, лечению и борьбе с холерой от 1975 г.
При выделении холерного вибриона используют его способность быстро размножаться в щелочной среде, опережая рост других микробов, потребность в кислороде, подвижность.
Основным методом лабораторной диагностики холеры является бактериологический, дополнительными — серо-логический и выделение холерных бактериофагов.
Этапы исследования.
Первый этап. Микроскопия доставленного материала. Нередко холерные вибрионы обнаруживаются в мазках, окрашенных водным фуксином, где они расположены в виде стаек рыб. Производят посев на 1 % пептонную воду и на плотные среды (щелочной агар, TCBS и ее модификации).
Второй этап. Через 6—8 ч на 1% пептонной воде появляется рост в виде помутнения и нежной пленки. Из первой пептонной воды производят высев в пробирку со второй пептонной водой и на плотные среды.
Третий этап. Высев из второй пептонной воды на щелочной агар. Изучают колонии на чашках с посевом нативного материала. Из подозрительных колоний ставят ориентировочную реакцию агглютинации на стекле с холерной О-сывороткой, готовят мазки, исследуют подвижность. В случае положительной реакции агглютинации и достаточном количестве подозрительных колоний ставят ориентировочную реакцию агглютинации с типовыми сыворотками Огава и Инаба. Положительная ориентировочная реакция агглютинации с холерной О-сывороткой в сочетании с типичными морфологическими и культуральными свойствами является основанием для выдачи предварительного положительного ответа. Агглютинирующие колонии отсевают на полиуглеводные (лактозосахарозная, Ресселя и др.) и агаровые среды для окончательной идентификации. При отрицательной реакции агглютинации подозрительные колонии отсевают только на полиуглеводные среды.
Четвертый этап. Изучают посевы на полиуглеводных: средах, отбирают культуры, дающие изменения, характерные для холерных вибрионов. Определяют чистоту; культуры в мазках, окрашенных по Граму. Ставят ориентировочную реакцию агглютинации с видо- и типоспецифическими сыворотками и проводят окончательную идентификацию культуры: определяют чувствительность к диагностическим холерным фагам — классическому и Эль-Тор, к полимиксину, ставят реакцию агглютинации с куриными эритроцитами.
Пятый этап. Учитывают результаты идентификаций! культур, выделенных из посевов нативного материалам В положительных случаях дают ответ о выделении холерного вибриона. При отрицательном или сомнительном! результате исследование продолжают. Идентифицирую культуры, выделенные на элективных средах и в посевах из первой пептонной воды. Просматривают чашки с высевами из второй пептонной воды.
Шестой этап. Учитывают результат идентификации культур. При положительном результате анализ заканчивают, при отрицательном или сомнительном — продолжают. Идентифицируют культуры, выделенные в посевах из второй пептонной воды.
Седьмой этап. Учитывают результат идентификацией культур, выделенных в посевах из второй среды накопления. При положительных результатах дают ответ о выЯ делении холерного вибриона.
С целью ретроспективного выявления переболевших определения напряженности иммунного ответа у вакцинированных проводят серологические исследования: ставят реакцию агглютинации сыворотки больного с холерным диагностикумом, реакцию определения вибриоцидных антител в сыворотке крови и в испражнениях.
Косвенным показателем присутствия холерных вибрионов в испражнениях, воде является обнаружение холерных фагов. Методы выделения фагов также используют в лабораторной диагностике холеры.
Учитывая значение микробиологического исследоваЯ ния и его срочность, рекомендуют наряду с классические применять ускоренные методы диагностики холеры. Эти методы предусматривают ускоренное обнаружение возбудителя в исследуемом материале, ускоренную идентификацию возбудителя и выявление антител в сыворотке больных и переболевших.
1. Люминесдентно-серологический метод, основанный на характерном свечении холерных вибрионов при исследовании в люминесцентном микроскопе мазков из нативного материала, обработанных специальными люминесцирующими сыворотками. Метод дает возможность выявить возбудителя холеры при содержании его в исследуемом материале не менее чем 10б микробных тел в 1 мл.
2. Метод иммобилизации вибрионов под влиянием специфической холерной О-сыворотки или типовых холерных фагов в темном поле или фазово-контрастном микроскопе. Холерные вибрионы теряют подвижность, склеиваются, образуя кучки. Метод дает возможность поставить диагноз в течение нескольких минут при концентрации возбудителя не менее чем 4,3*106 клеток в 1 мл.
3. Реакция агглютинации в пептонной воде с холерной О-сывороткой в разведении до половины титра. Испражнения засевают в две пробирки: с 1% пептонной водой ив 1 % пептонную воду с агглютинирующей холерной сывороткой в разведении до половины ее титра. Посевы помещают в термостат при 37°С. Через 3—4 ч при наличии холерных вибрионов видна агглютинация.
Для ускоренного обнаружения антител в сыворотке используют метод фазово-контрастной микроскопии, определение вибриоцидных антител.
Профилактика и лечение. Основные принципы борьбы с холерой те же, что и при других кишечных инфекциях. Их регламентируют специальные инструкции, которые предусматривают:
1) раннее выявление больных, их немедленную изоляцию и госпитализацию, срочную информацию санитарно-эпидемиологической службы;
2) обследование контактных лиц, изоляцию вибриононосителей;
3) текущую и заключительную дезинфекцию в очаге инфекции;
4) санитарно-бактериологический контроль источников водоснабжения, предприятий общественного питания и др.
Для специфической профилактики используют убитую холерную вакцину. Делают две прививки в дозе 0,5 и 1 мл с интервалом 7—28 дней.
Для массовой иммунизации ограничиваются одной прививкой в дозе 1 мл. Иммунитет после прививок непродолжителен—до 6 мес.
Лечение холеры основано на своевременном введении жидкости, электролитов взамен теряемых с испражнениями. Наряду с этим применяют антибиотики тетрациклинового ряда.
 Занятие 1-е. Вакцины и анатоксины. Вопросы для обсуждения. 1. Искусственный иммунитет, активный и пассивный. 2. Препараты для создания искусственного активного иммунитета: вакцины и анатоксины. 3. Виды вакцин: живые, убитые и химические. 4. Способы приготовления вакцин. 5. Анатоксины нативные и очищенные, их получение и титрован... Читать далее... |
 Занятие 1-е. Методы вирусологических исследований. Вопросы для обсуждения: 1. Особенности биологии вирусов. 2. Принципы классификации вирусов. 3. Вирион, его строение, размеры и химический состав. 4. Микроскопические методы изучения морфологии вирусов. 5. Методы культивирования вирусов на культурах клеток, куриных эмбрионах, лаб... Читать далее... |
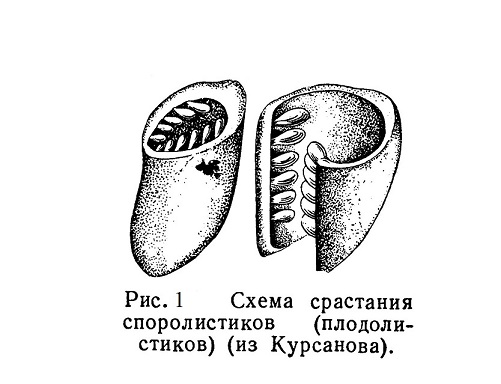 Покрытосеменные, наиболее молодая группа растений, быстро распространились, начиная с середины мезозойской эры, и занимают в настоящее время господствующее положение среди растений земного шара. По сравнению с голосеменными главным новшеством у покрытосеменных является возникновение пестика, образовавшегося из свернувшихся и сросшихся краями плодолистиков.... Читать далее... |
 Чрезвычайно интересную группу представляют открытые в начале текущего столетия так называемые семенные папоротники. Эти растения внешне вполне сходны с папоротниками, но на листьях их найдены настоящие семена с зародышами будущих растений. Дальнейшее изучение показало, что эти растения разноспоровые. Читать далее... |
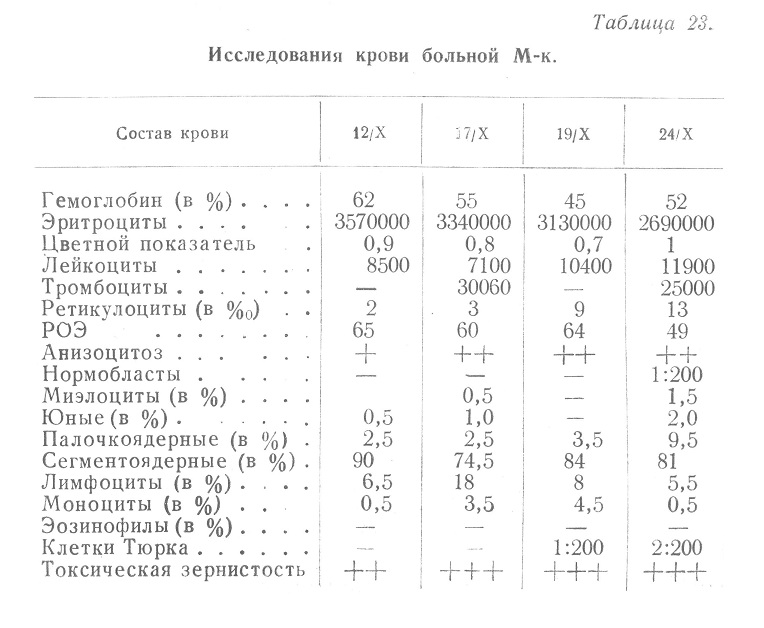 Заслуживают также внимания изменения при пневмонии, осложняющей алиментарную дистрофию. Обращает на себя внимание, прежде всего, противоречивость данных, представленных различными авторами, полученных при очень близких условиях. Так, С. Л. Глухман отмечает, что среди наблюдавшихся им больных лейкопения определялась в 26% случаев, нормальное число лейкоцитов — в 21%, умеренное повышение (8000—12000) в 31% и значительное (12... Читать далее... |
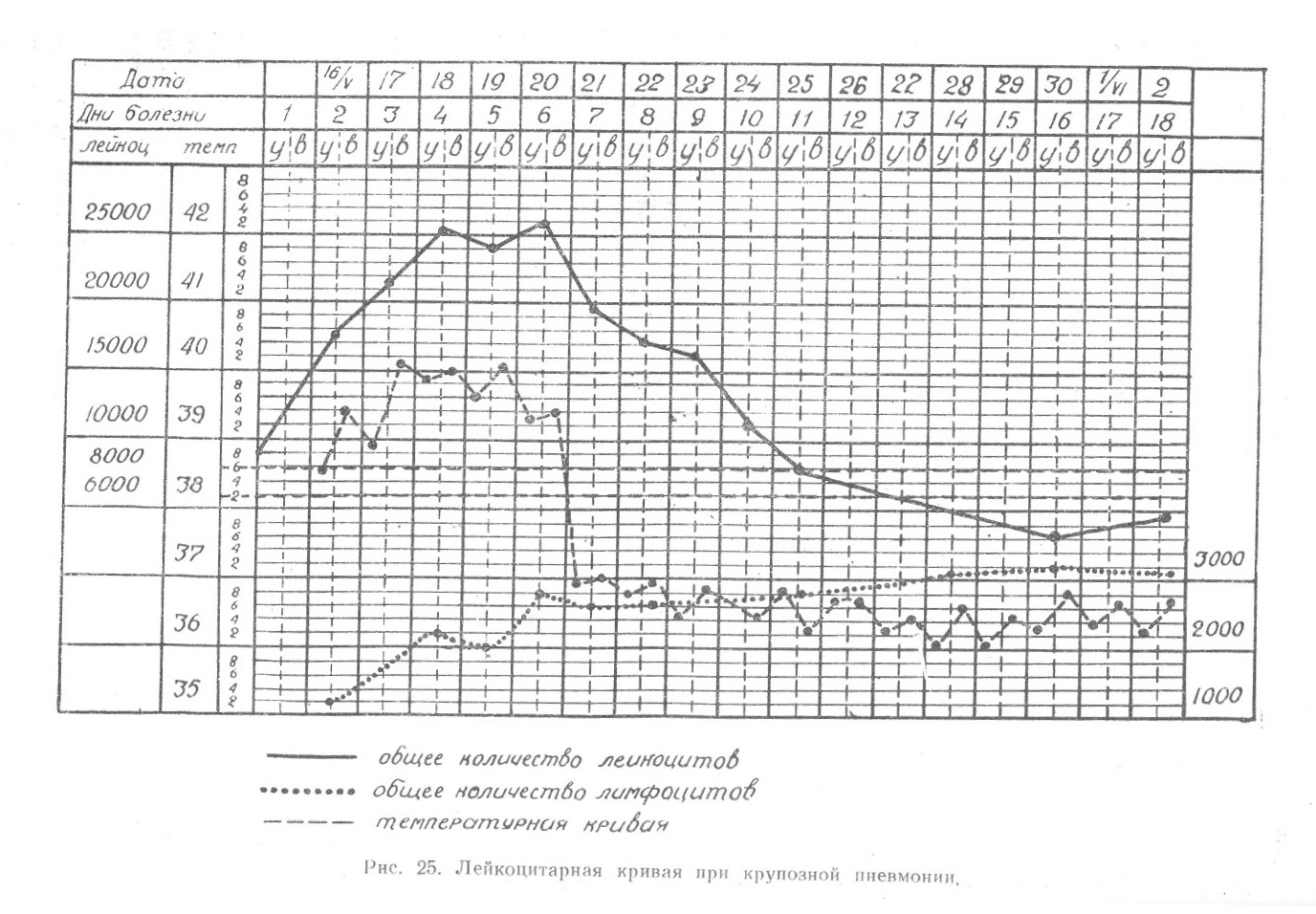 При изложении морфологии мы уже подчеркивали, что ретикулоэндотелиальная система — понятие не только или не столько морфологическое, сколько функциональное. Система эта, ограниченная морфологически (анатомически) ретикулярными и эндотелиальными клетками, многообразна по функциальной деятельности потому, что способна не только к восприятию различных веществ, вводимых извне или образующихся в самом организме в виде грубых взвесей ... Читать далее... |
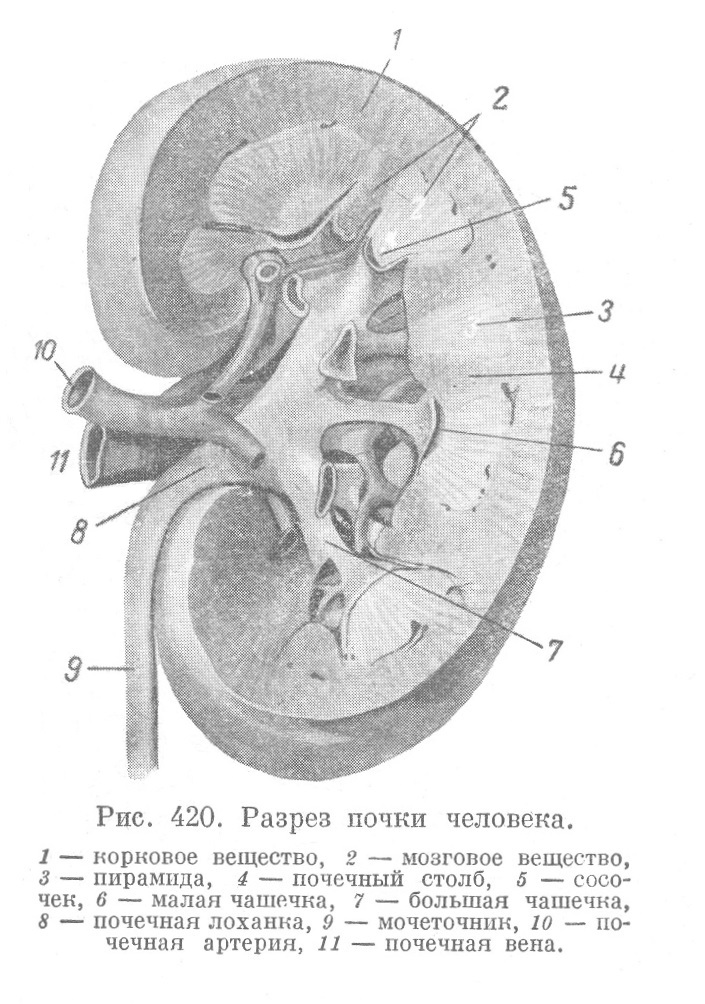 Почки представляют плотный орган бобовидной формы. Средняя часть медиальной (вогнутой) поверхности почки носит название ворот почки (hilus). Отсюда начинается мочеточник и здесь же вступают в почку сосуды (рис. 420). Почка снаружи покрыта легко отделяющейся фиброзной капсулой, состоящей из плотной коллагеновой ткани (с эластическими волокнами), в глубоких частях... Читать далее... |
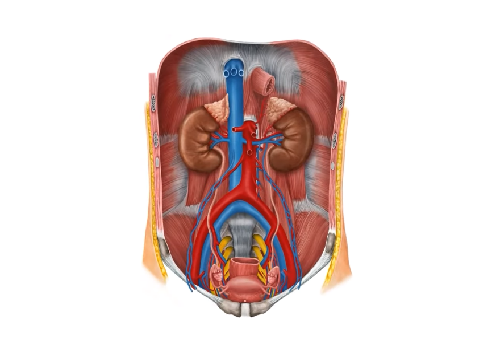 К выделительной системе относятся почки и отходящие от них мочевыводящие пути (малые и большие чашечки, лоханки, мочеточники, мочевой пузырь и мочеиспускательный канал). В почках происходит выделение из кровеносного русла продуктов обмена. Через мочевыводящие пути указанные продукты выводятся из организма. Выделительную функцию в известной степени несут и многие другие органы (кожа, легкие, пищеварительный тракт), однако она не являет... Читать далее... |








